Source : Rapport Actions Traitements – Programme Tabac-VIH – 04_11_2024_LONGUE

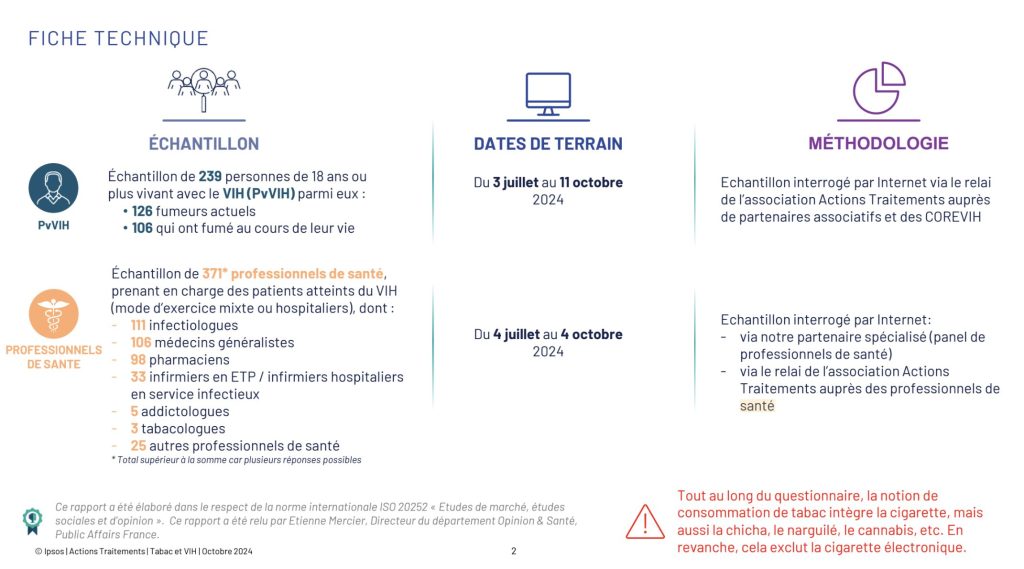
Du 3 juillet au 11 Octobre 2024, nous avons mené une grande enquête nationale auprès des personnes vivant avec le VIH (fumeuses ou ex-fumeuses) et des professionnel·le·s de santé qui les prennent en charge. L’objectif était de mettre en évidence les bons leviers, les bons messages pour accompagner celles et ceux qui le souhaitent dans une démarche d’arrêt du tabac.
Personnes vivant avec le VIH = PVVIH
L’enquête, menée avec l’institut Ipsos, est le fruit d’une collaboration avec :
- les associations : Aides, Les Petits Bonheurs et le Réseau santé Marseille sud
- la Société Française de Lutte contre le Sida (SFLS)
- les COREVIH : Île-de-France centre et est, Hauts de France, Nouvelle Aquitaine, Grand est et Océan indien.
- le CHU de Nice
PROFIL DES PERSONNES VIVANT AVEC LE VIH AYANT RÉPONDU À L’ENQUÊTE
- Genre : principalement des hommes cis (83%, femmes cis 14%)
- Oreintation sexuelle : 75% homosexuel.le, 18% hétérosexuel.le
- Âge : participants plutôt âgés (63% des répondants ont entre 45 et 64 ans)
- Région : principalement en Île-de-France (42%) puis Occitanie (11%)
- Zone urbaine/zone rurale : Habitant principalement en zone urbaine : 41% en agglomération parisienne, 31% dans des villes de plus de 100 000 habitants
- Professions et catégories socioprofessionnelles (PCS) : plutôt bien répartie dans les différentes catégories
- Durée de séropositivité : 78% sont séropositives depuis plus de 10 ans
- Professionnel·le·s de santé les plus consulté·e·s au cours des 12 derniers mois : pharmaciens 93%, infectiologues 92%, médecins généralistes 86%)
Profil tabagique des PVVIH
- 54% de fumeurs actuels // 46% d’anciens fumeurs
- Consommation de tabac : prédominance des cigarettes en paquet (84%)
- Âge du début de consommation du tabac : 18 ans en moyenne
PVVIH fumeurs
- Temps moyen depuis lequel ils fument : 32,2 années
PVVIH anciens fumeurs
- Principales professions : infectiologues, médecins généralistes, pharmaciens… infirmiers, addictologues, tabacologues, chirurgiens-dentistes…
- Situation par rapport au tabac : 68% d’entres eux fument ou ont déjà fumé (57% “fument actuellement, de temps en temps ou de manière très occasionnelle”)
- Genre : 43% hommes cis, 54% femmes cis
- Âge : bonne répartition dans les différentes classe d’âge
- Région d’exercice : principalement en Île-de-France (30%) puis Auvergne-Rhônes-Alpes (14%) et Occitanie (10%)
- Lieu d’exercice : ½ à l’hôpital/CHU, ¼ en cabinet de ville, ¼ en officine de ville

Source : Rapport Actions Traitements – Programme Tabac-VIH – 04_11_2024_LONGUE
Quelques résultats marquants, concernant les personnes vivant avec le VIH
- Une population sensible à l’arrêt du tabac : 88% des fumeurs actuels ont déjà essayé d’arrêter de fumer pendant au moins une semaine, 79% envisagent sérieusement d’arrêter de fumer.
- Un faible niveau de connaissance des personnes vivant avec le VIH sur les liens entre tabac et VIH : Seulement 28% considèrent que le tabac a certainement un impact négatif sur leur système immunitaire, et ce malgré leur état de santé.
- Avoir le VIH a peu d’impact sur les motivations à fumer des personnes vivant avec le VIH: seuls 20% des fumeurs actuels déclarent fumer pour oublier le VIH et ses traitements.
- Des poly-addictions fréquentes : 78% des personnes vivant avec le VIH interrogées consomment actuellement des substances psychoactives, que ce soit de l’alcool, des drogues, la pratique du chemsex ou la consommation de médicaments détournés de leur usage.

Quelques résultats marquants, concernant les Professionnel·le·s de Santé
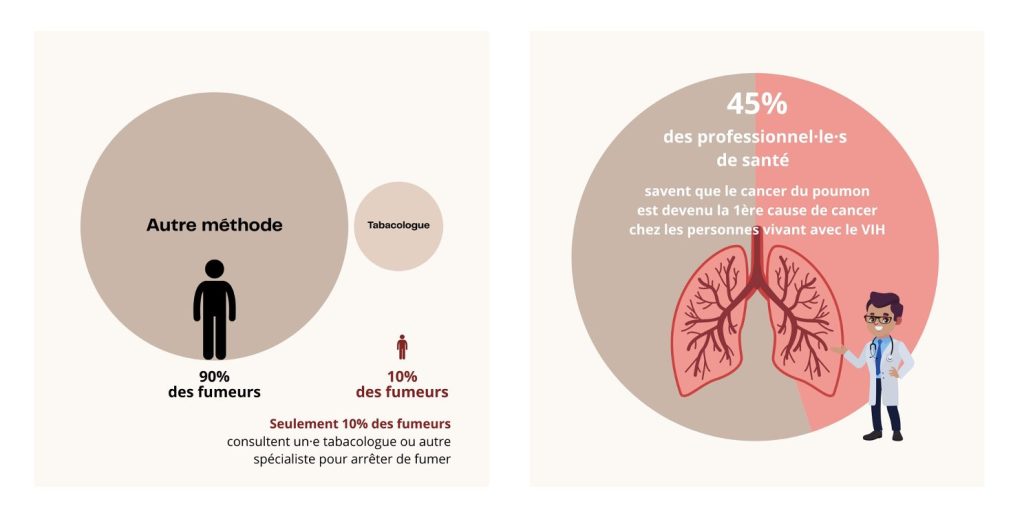
- Un faible recours aux professionnels de santé dans les démarches d’arrêt du tabac des personnes vivant avec le VIH : Seuls 36% des fumeurs actuels considèrent que consulter un tabacologue ou un addictologue serait un moyen efficace pour les aider à arrêter de fumer.
- Un manque d’aisance des professionnels de santé pour aborder le tabac : seulement 33% déclarent être « tout à fait » à l’aise pour parler du tabac avec leurs patients.
- Un manque de formation des professionnels de santé : 72% déclarent être mal formés sur au moins un aspect lié au tabac chez les personnes vivant avec le VIH, que ce soit l’accompagnement à proposer, les impacts ou les risques du tabac pour cette population.
- Le lien entre tabac et VIH, un sujet peu connu des professionnels de santé : seulement 45% savent que le cancer du poumon est devenu la 1ère cause de cancer chez les personnes vivant avec le VIH.
Source : Rapport Actions Traitements – Programme Tabac-VIH – 04_11_2024_LONGUE