Source : VIH point ORG
Depuis le 21 décembre 2021, une nouvelle combinaison de deux antirétroviraux (rilpivirine et cabotégravir), injectable tous les deux mois, est commercialisée par le laboratoire ViiV Healthcare pour le traitement de l’infection par le VIH, après avoir obtenu son autorisation européenne de mise sur le marché en décembre 2020.
Est-ce une révolution galénique? Un élargissement de l’offre de soins en thérapeutique antirétrovirale? Un changement de paradigme ? Dans tous les cas, la sortie de l’association cabotégravir et rilpivirine en injection intramusculaire tous les deux mois, annoncée par voie de presse le 20 octobre 20211, est attendue par un nombre conséquent de personnes vivant avec le VIH (PVVIH).
Le premier constat à la source de la création de cette association de deux molécules, un inhibiteur d’intégrase et un inhibiteur non nucléosidique de la transcriptase reverse, développée en profil d’action prolongée («long acting») est celui des besoins non satisfaits en matière de VIH pour un certain nombre de PVVIH. Plusieurs études2ont établi que le traitement quotidien à base de comprimés, même simplifié par les «Single-Tablet Treatment Regimen» (STR), se heurtait encore à la peur de la stigmatisation liée au VIH et à la divulgation du statut associée à la prise de comprimés en présence d’un tiers. Le rappel constant du VIH que représente la prise d’un traitement quotidien (voire 4 jours sur 7 dans certains cas) entraîne chez certains patients une souffrance, surtout après plusieurs années de schémas thérapeutiques lourds, même s’ils sont de moins en moins contraignants. S’ajoute à cela l’anxiété liée à la nécessaire observance stricte du traitement et aux restrictions concernant les prises horaires de certains comprimés en fonction de l’alimentation. On sait qu’une baisse de l’observance peut avoir une répercussion assez rapide en termes de santé dans le cas de certaines classes thérapeutiques comme les inhibiteurs non nucléosidiques de la transcriptase reverse.
Prise quotidienne de médicaments et anxiété
Une étude de Los Rios parue dans AIDS and Behavior en 2020 donne une notion quantitative de ces éléments: dans cette enquête, 33% des personnes vivant avec le VIH ont le sentiment d’être stressées ou anxieuses à l’idée de prendre des médicaments contre le VIH tous les jours, 29 % ont perçu la prise de médicaments contre le VIH comme limitant leur vie quotidienne et 58 % ont eu l’impression que cette prise quotidienne était en fait un rappel quotidien du statut de séropositif.
Dans cette même étude, 58% ont déjà «déguisé» ou «caché» leurs médicaments contre le VIH pour éviter d’être stigmatisés et 38% pensent que le fait d’avoir à prendre des comprimés augmente la probabilité de devoir révéler leur statut. Enfin, 29% présentaient des phénomènes de mauvaise observance liée précisément à ce problème de confidentialité.
Dans un travail réalisé à l’Hôpital Tenon3 en février 2020, 39% des personnes suivies dans le service rapportaient des difficultés avec leurs traitements antirétroviraux actuels dont des difficultés à accepter la maladie. Trente-trois pour cent rapportaient en rapport avec des difficultés à accepter la maladie ou dues au fait que les boîtes soient trop encombrantes (37%) ou que les comprimés sont trop gros (43%). Plus important encore, 65% des PVVIH dans cette enquête se disaient intéressées par un changement au profit de traitements antirétroviraux injectables.
Ce qui corrobore les principales études faites en Île-de-France, notamment à l’Hôpital Hôtel-Dieu qui donne des taux comparables: autour de 2/3 des personnes se déclaraient intéressées par le changement vers des antirétroviraux long acting. Dans les justifications déclarées, le taux de réponse le plus élevé est la notion de «participer aux avancées des traitements anti-VIH», devant le fait de ne plus avoir à penser quotidiennement à la maladie en dehors des rendez-vous médicaux.
Le laboratoire ViiV Healthcare a financé une étude qui s’appelle Positiv Perspective II, une enquête internationale sur les PVVIH âgées de 18 à 84 ans et recevant actuellement un traitement antirétroviral. Cette étude concernait 2389 personnes dans 25 pays avec un questionnaire disponible en 20 langues. Dans cette étude, 55% des participants indiquaient une préférence pour un traitement injectable. Le bénéfice attendu de ces injectables se plaçant en seconde position (43,1%) derrière le souhait d’avoir moins d’effets secondaires sur le corps à long terme (46,7%). Une autre étude rapportée au congrès VIH de Glasgow en 20204 questionnait cette fois-ci le point de vue des médecins comparé à celui des PVVIH. Les prescripteurs voyaient comme premier point positif dans les injectables, le fait d’être en contact plus fréquent avec les patients (54,2%), suivis de la suppression des contraintes alimentaires (36,7%) et la gestion plus facile des comorbidités (25% ).
Un schéma injectable non inférieur aux comprimés quotidiens
La question de l’efficacité a été très largement réglée par les études de phase II et III. Pour avoir été à l’hôpital Tenon impliqués dans les essais précoces de phase 2B, notamment l’essai LATTE 2, nous avons un recul important sur un petit nombre de patients qui reçoivent ces injections une fois par mois ou une fois tous les deux mois, depuis près de sept ans. Depuis, comme le résume la diapositive sur le développement clinique, plusieurs essais sont venus comparer l’injectable une fois par mois à l’injectable une fois tous les deux mois.
L’injectable une fois par mois ou deux fois par mois est comparé à de multithérapies de différentes compositions prises quotidiennement per os. Actuellement, deux essais dits d’implémentation se poursuivent pour évaluer l’acceptabilité et la résilience dans le programme injectable mis en place dans différents pays. Pour tous ces essais, une non-infériorité a été établie par rapport aux régimes oraux quotidiens et le schéma une fois tous les deux mois s’est aussi trouvé non inférieur au schéma une fois par mois. C’est donc cette version une fois tous les deux mois qui a été retenue dans l’indication et dans l’autorisation française de mise sur le marché (AMM).
En termes de tolérance, l’essai ATLAS-M rapporté à la CROI 2021 par Jaegerh montre 21% de réactions au site d’injection. Mais dans 99% des cas, ces réactions à type de douleur, de nodule, de gêne, étaient de sévérité légère ou modérée avec une durée en médiane de trois jours. Une infime proportion de patients inclus dans cet essai a arrêté pour des raisons d’effets secondaires liés aux réactions d’injection intramusculaire ; injections qui, rappelons-le, se font en deux piqûres intramusculaires une fois tous les deux mois, une dans chaque fesse, aussi avec une technique particulière d’injection en Z pour l’un des produits (la rilpivirine) qui est assez visqueux.
Une certaine complexité pour la mise en place
Dans la stratégie thérapeutique actuelle, cette association d’injectables est censée apporter une simplification thérapeutique. Mais le patient ne peut pas s’administrer lui-même les deux produits et la mise en place induit une certaine complexité sur le terrain hospitalier pour les premiers mois, puis en ville pour ceux qui choisiront ce mode d’injection. C’est donc vraiment un circuit et un parcours patient qui associent la ville et l’hôpital.
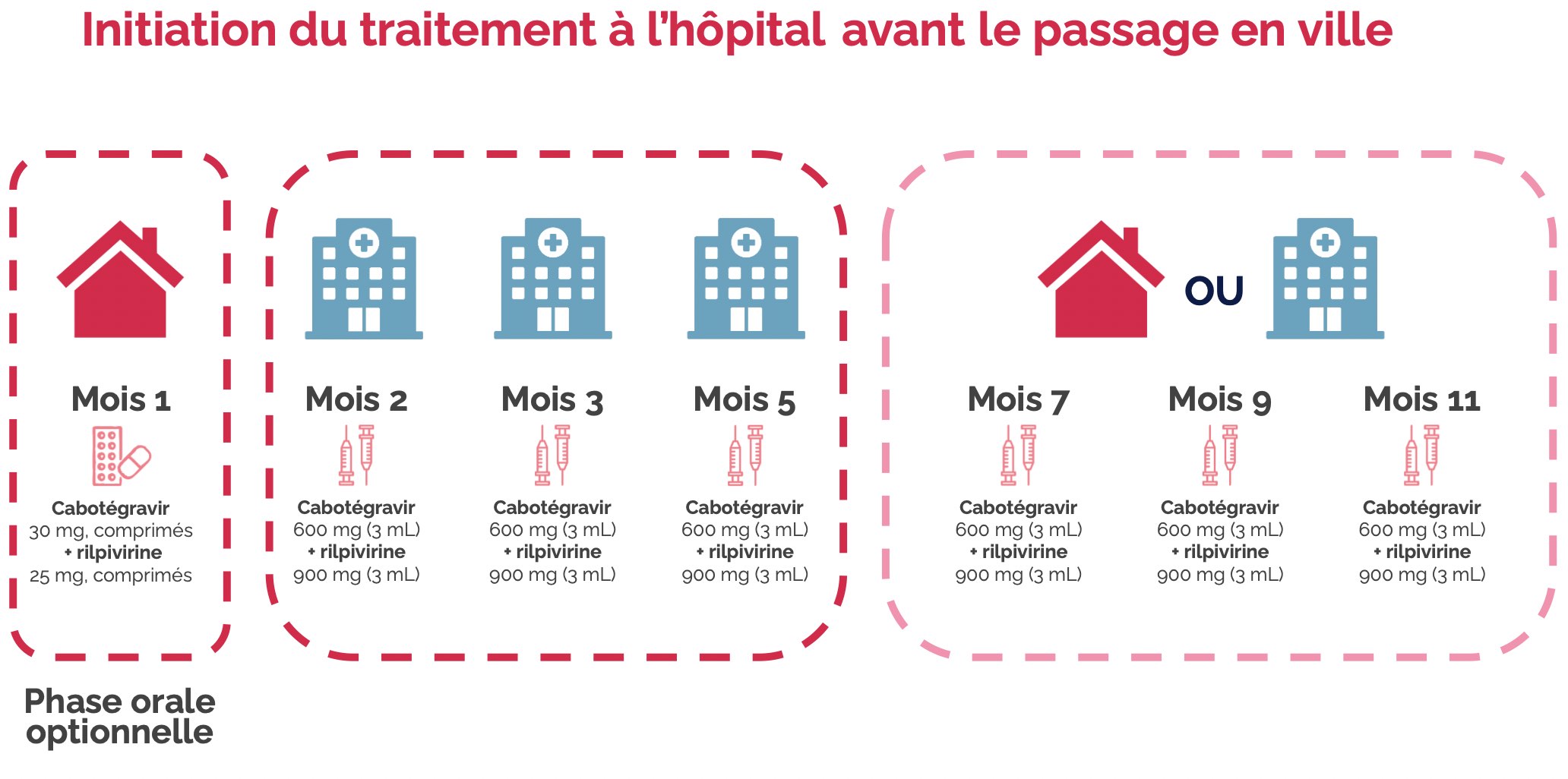
Contrairement à ce qui se passait dans les essais, la phase orale est devenue «optionnelle», c’est-à-dire qu’on peut très bien passer directement du traitement classique par comprimés à la voie injectable. Ou alors, on peut passer par une phase appelée leading phase pendant laquelle, durant un mois, sont administrés le calbotégravir et la rilpivirine en comprimés pour éventuellement évaluer mieux la tolérance. Ensuite, une première série de deux injections est faite après 2 mois (M2), puis après 3 mois (M3). Puis, à partir de ce moment-là, deux injections seront faites tous les deux mois. La mise à disposition des injections et l’organisation en ville se fait à partir de M7. Les patients, de M1 à M5 et à partir de M7, ont donc la possibilité de rester à l’hôpital ou d’aller en ville. Les services hospitaliers s’efforcent de s’organiser face à un flux important de demandes dans les hôpitaux de jour. Il existe une fenêtre de flexibilité de 7 jours par rapport à la date prévue de l’injection. Le schéma est résumé dans la figure ci-dessous.
Une surveillance accrue nécessaire dans certains cas
La Haute Autorité de santé (HAS) recommande une certaine prudence…
POUR DÉCOUVRIR LA SUITE DE L’ARTICLE, RDV SUR : VIH point ORG