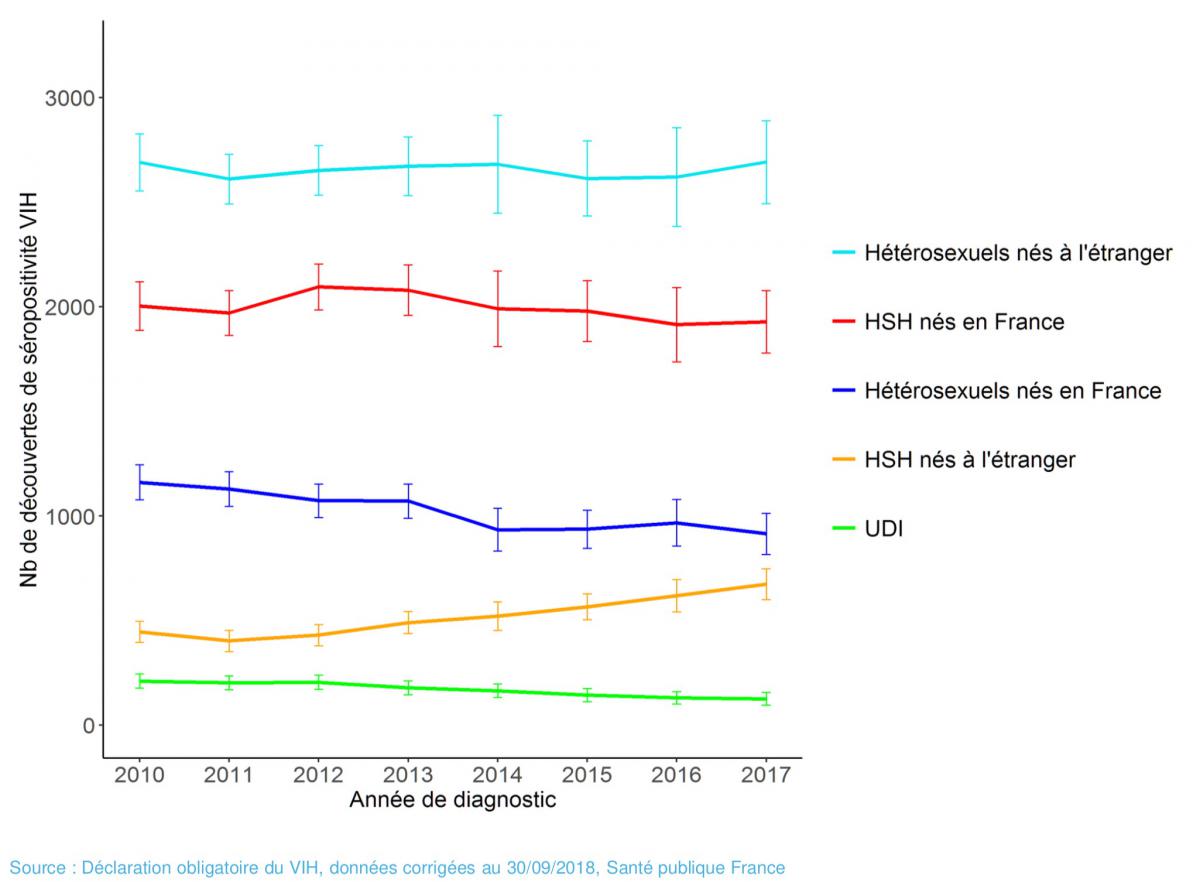
Parmi les découvertes de séropositivité chez les hétérosexuels, 75% concernent des personnes nées à l’étranger. Chez ces dernières, le nombre de découvertes est stable sur l’ensemble de la période 2010-2017. Chez celles nées en France, la diminution observée entre 2010 et 2014 ne s’est pas poursuivie ensuite.
En 2017, 5,6 millions de sérologies VIH ont été réalisées par les laboratoires de biologie médicale. L’activité de dépistage du VIH a augmenté de 12% entre 2010 et 2017, mais cette augmentation ne s’est pas accompagnée d’une augmentation du nombre de sérologies positives confirmées, d’où une tendance à la diminution du taux de positivité (de 2,2 à 2,0 pour mille sur la même période). Ce constat laisse supposer que l’augmentation du dépistage a sans doute peu bénéficié aux populations les plus exposées au VIH.
Près d’un tiers des découvertes de séropositivité sont toujours trop tardives : 30% des personnes ont été diagnostiquées en 2017 à un stade avancé de l’infection à VIH (stade clinique de sida ou nombre de lymphocytes CD4<200/mm3 hors primo-infection ). La moitié des découvertes de séropositivité (52%) ont concerné des personnes déclarant n’avoir jamais été testées auparavant. Dans les populations où un dépistage régulier est recommandé, hétérosexuels nés à l’étranger et HSH, cette proportion est respectivement de 68% et 33%.
Ces chiffres sont en fait une nouvelle estimation, basée sur les déclarations obligatoires de séropositivité qui ont effectivement été recueillies, mais recalculés pour prendre en compte les données manquantes (déclarations non transmises). La sous-déclaration (de l’ordre de 30%) concerne les diagnostics qui ne sont pas déclarés, ni par le biologiste, ni par le clinicien, ni en ligne, ni même sur papier.
Les comportements de déclaration se sont modifiés suite au passage de la déclaration papier à la déclaration en ligne en 2016, il a été nécessaire d’adapter la méthode de correction des données. Les épidémiologistes ont recalculé les chiffres depuis 2010 pour pouvoir analyser les évolutions temporelles, ce qui explique que la courbe soit un peu au-dessus de celle que nous connaissions les années précédentes, bien qu’il s’agisse de la même épidémie.
Stabilité des chiffres
Cette nouvelle courbe montre une stabilité dans le nombre de découvertes de séropositivité. Cette stabilité se retrouve dans tous les groupes de populations, y compris les hommes ayant des rapports sexuels avec des hommes (HSH) nés en France. Il y a une augmentation chez les HSH nés à l’étranger et une stabilité chez les usagers de drogue (le tout petit nombre de personnes concernées rend difficile l’exploitation des résultats). Ce résultat porte sur la France métropolitaine et les départements et régions d’outre-mer, tout confondu. Il reste un travail très important pour recalculer les ré-estimations région par région, qui n’est pas encore terminé.
France Lert, épidémiologiste et présidente de «Vers Paris sans sida», le sait bien: Cette stabilité peut occulter des tendances diverses. «Il peut y avoir des fluctuations. il y a eu plus de tests depuis 2014 en général, on a peut-être été chercher un peu plus de gens dans la population non diagnostiquée. Il peut y avoir une baisse ou une hausse de l’incidence, on ne sait pas très bien comment les phénomènes allant dans une direction différente peuvent se compenser, nous aurons besoin d’autres données.»
Des données trop précoces pour mesurer un «effet Prep»
Concernant l’effet de la prévention biomédicale, ces données sont précoces par rapport à la diffusion de la Prep . Celle-ci est vraiment rentrée dans le dispositif de soins courants avec l’autorisation de mise sur le marché du Truvada® en usage préventif en mars 2017, même si cette diffusion avait commencé en 2016 avec la poursuite de la recommandation temporaire d’utilisation.
François Dabis, directeur de l’ANRS (Agence nationale de recherche sur le sida et les hépatites virales), ne s’attendait pas à que les chiffres de 2017 marquent une inflexion de la courbe des découvertes de contamination: «Je pense que ça se produira pour les chiffres de 2018. L’introduction de la Prep dans notre dispositif de soin a pris un certain temps, la greffe n’a pas pris tout de suite. Mais notre cascade de soin est plutôt favorable, et peu de gens traités conservent une réplication virale, ce qui participe de l’effet Tasp .»
Michel Ohayon, directeur médical du 190, n’est pas surpris lui non plus : «Il ne faut pas oublier que nous sommes en train de commenter des chiffres qui datent d’il y a quasiment 2 ans. Ne faisons pas comme si nous commentions l’actualité de l’épidémie. Si l’on regarde ce qui se passe depuis quelques années, on constate des oscillations au niveau des nouveaux diagnostics (qui ne sont pas forcément des nouvelles contaminations), entre 6000 et 6500 par an, oscillations qui ne sont pas vraiment significatives. Si l’on observe ce qui se passe en parallèle en termes de comportements sexuels, de développement des IST , nous devrions observer une augmentation des contaminations depuis très longtemps et cela ne fait que démontrer l’efficacité du Tasp, ce qu’on oublie souvent de rappeler. Maintenant, on voudrait que la Prep ait eu un effet dès 2017, ce qui est insensé.» Le médecin rappelle que«le chiffre de 5000 bénéficiaires de la Prep en 2017 cité par Libération est le chiffre atteint fin 2017. Personne de raisonnable n’attendait le moindre impact de la Prep en 2016-2017. Pour ma part, je n’espérais un petit mieux qu’à partir de 2018 et j’ai plutôt le sentiment d’une heureuse surprise. Alors ne faisons pas de catastrophisme à partir de chiffres qui ont pour principale caractéristique d’être caducs au moment même de leur sortie.»
2018, année de la baisse?
Les retours d’expérience du 190 semblent plutôt indiquer d’une baisse du nombre des découvertes de séropositivité. «En 2017, nous avons rendu 21 tests VIH positifs. En 2018, seulement 3, explique Michel Ohayon. Notre population n’a pourtant pas changé dans la mesure où le taux d’IST chez nos usagers est toujours très élevé. L’effet Prep, dans notre population [majoritairement homosexuelle] apparaît comme à la fois direct (c’est le moins qu’on puisse en attendre) et indirect, et c’est l’objectif de cette stratégie. Notre centre n’est pas le centre du monde mais, lorsque je consulte mes collègues d’autres centres, à Paris ou ailleurs en France, le constat est le même. Du moins chez les gays.»
Pour Pauline Penot, médecin coordinatrice du CeGIDD de Montreuil, «les dispositifs actuels plafonnent à cause du manque d’auto-perception du risque dans les populations autres que le premier public cible de la Prep, les HSH très exposés. C’est très bien de donner des moyens aux CeGIDDs pour développer la Prep, mais personne ne va arriver jusqu’à la prep sans auto-perception du risque, ni au dépistage.»
Dans tous les cas, les médecins et les chercheurs le savent: la prep ne suffira pas, il faudra faire pression sur l’épidémie cachée, les personnes infectées qui l’ignorent, en augmentant le recours au dépistage. «On arrive pas à faire baisser la taille de l’épidémie non diagnostiquée, explique France Lert. Les estimations qui avait été refaites par Virginie Supervie, et dont on dispose pour l’année 2016, montrent aussi une stabilité.»
Cette épidémie non diagnostiquée entretient l’épidémie, parce que, par ailleurs, «la médecine est excellente», rappelle la présidente de «Vers Paris sans sida»: «Les personnes qui sont dépistées rentrent effectivement dans le soin, sont traitées et quand elles sont traitées, elles ont une charge virale indétectable, ce qui est bon pour leur santé, c’est la première bonne nouvelle. La seconde, c’est qu’une personne traitée ne transmet plus le VIH.» Et du coup, ne participe plus à la progression de l’épidémie. Deux très bonnes raisons, qu’il faut continuer de marteler.